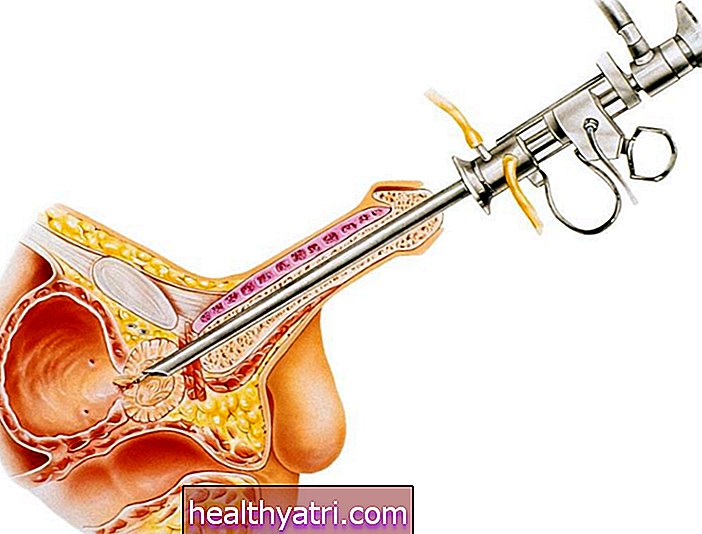
Kirurgi for å korrigere en vaginal brokk, også kalt bekkenorganprolaps (POP), kan bidra til å gjenopprette integriteten til kompromittert vev og muskler som er ment å holde bekkenorganer som blære og endetarm på plass. Kjent som POP-kirurgi, er prosedyren rettet mot å redusere symptomer som bekkentrykk og urinlekkasjer ved å sette bekkenstrukturene tilbake på plass og kirurgisk skape støtte for å forhindre at de faller mot eller utenfor skjeden.
NORRIE3699 / Getty ImagesHva er kirurgi av bekkenorganprolaps?
POP-kirurgi er en operasjon som løfter bekkenorganer som har sunket ned i eller ut av skjeden. Herniasjon av blæren er den vanligste av disse, men endetarmen, livmoren, tarmen og livmorhalsen kan også gjøre dette.
Denne typen operasjoner innebærer å styrke ledbånd og muskler med suturer. Hvis det eksisterende bindevevet og musklene ikke kan repareres eller forsterkes ordentlig på denne måten, kan kunstig mesh - et skjermlignende medisinsk utstyr - plasseres for å gi tilstrekkelig støtte.
Kirurgiske tilnærminger
Kirurgisk korreksjon av bekkenorganprolaps kan gjøres transvaginalt (gjennom skjeden), laparoskopisk (med et lite snitt i underlivet) eller som en robotassistert prosedyre. Alle disse minimalt invasive tilnærmingene gjøres med et kirurgisk utstyr som er utstyrt med kamera.
Noen ganger gjøres omfattende operasjoner med hysterektomi (fjerning av livmoren) med en åpen laparotomi og et stort snitt i underlivet. Med en åpen prosedyre vil kirurgen visualisere bekkenorganene dine direkte.
Vaginal prolapsoperasjon gjøres med generell anestesi for smertekontroll.
Prosedyrer
Det er flere prosedyrer som betraktes som POP-operasjoner:
Rekonstruktiv kirurgi kan gjøres for å opprettholde posisjonen til bekkenstrukturene. Og noen ganger utføres obliterativ kirurgi, der skjedeveggen er kirurgisk innsnevret som et middel til å støtte bekkenstrukturene. (Dette gjør at fremtidig vaginal samleie ikke lenger er mulig.)
Kontraindikasjoner
Du vil kanskje ikke kunne operere bekkenorganprolaps hvis du har høy risiko for komplikasjoner. For eksempel kan en historie med sammenvoksninger (kirurgisk arrdannelse), store medisinske sykdommer eller en blødningsforstyrrelse føre til betydelige problemer etter operasjonen.
Bekkenorganprolapsoperasjon kan innebære en hysterektomi hvis livmoren er prolaps. Noen ganger er kirurgisk reparasjon for å støtte livmoren ikke mulig, eller det kan være høy risiko for en annen prolaps hvis det omkringliggende støttende vevet er spesielt svakt eller atrofiert (tynnet). Ettersom en kvinne ikke kan bli gravid og vil oppleve medisinsk overgangsalder hvis det gjøres hysterektomi og eggstokkene fjernes - beslutningen om å fjerne livmoren må tas med tanke på disse hensynene.
Potensielle risikoer
Det er bivirkninger forbundet med generell anestesi og kirurgi. I tillegg til disse kan kirurgi i bekkenorganprolaps forårsake:
- Blør
- Infeksjoner
- Skader på strukturene i bekkenet
- Vedheft
Bekymringer for kirurgisk nett
Food and Drug Administration (FDA) har utstedt en uttalelse om mulige komplikasjoner av kirurgisk mesh, som inkluderer smerte, tilbakevendende prolaps og skader som krever kirurgisk inngrep. Transvaginal mesh er assosiert med en høyere komplikasjonsrate enn mesh plassert i underlivet.
Med alt dette sagt kan kirurgisk nett være svært effektivt i kirurgisk behandling av POP. Du og legen din bør diskutere risikoen og fordelene ved kirurgisk nett i ditt tilfelle, og om det anbefales å bruke det eller ikke.
Formål med POP-kirurgi
Bekkenorganprolapsoperasjon gjøres for å fjerne press på skjeden fra bekkenorganer. Trykket kan forårsake en rekke komplikasjoner, inkludert inkontinens i urin eller avføring, infeksjoner og erosjon av skjedevevet.
Det er forskjellige typer vaginale brokk:
- En cystocele er herniasjon av blæren i skjeden, og den er plassert i den fremre skjedeveggen (skjedeens fremre vegg).
- En uretrocele er en sagging av urinrøret, som er kanalen som urinen beveger seg gjennom før den kommer ut av kroppen.
- En rectocele er en herniasjon av endetarmen inn i skjeden, og den er plassert i den bakre vaginalveggen (skjedeens bakvegg).
- En enterocele er en brokk i tynntarmen inn i skjeden, og det skyldes vanligvis tap av bekkenstøtte øverst i skjeden, nær livmorhalsen.
- Uterin prolaps er herniasjon av livmoren i skjeden, og det skyldes svakhet i kardinal eller uterosacral ledbånd som støtter livmoren.
Skader eller svakhet i bekkenbunnsmusklene kan føre til at bekkenorganene faller ned i skjeden. Når bekkenstøttestrukturene svekkes, er det sannsynlig at to eller tre bekkenorganer kan falle sammen; du kan ha en cystocele med en uretrocele eller en annen kombinasjon av prolaps.
De fleste kvinner med bekkenorganprolaps opplever faktisk ingen merkbare effekter, i så fall er det vanligvis ikke behov for inngrep.
Men når symptomer oppstår, kan de omfatte:
- Bulging i skjeden
- Tyngde, fylde, vondt eller trekk i skjeden, forverres ofte på slutten av dagen eller under avføring
- Vanskeligheter med å tømme blæren helt
- Smerter ved vannlating
- Seksuelle vansker
- Urinveisinfeksjon
- Lekker urin, spesielt mens du hoster, trener eller ler
- Forstoppelse
- Lekkende avføring
- Problemer med å kontrollere gass
Dine spesifikke bekkenorganprolapsymptomer avhenger av hvilke bekkenorganer som har herniert gjennom skjeden. For eksempel forårsaker cystoceler vanligvis urin symptomer.
Konservativ behandling, som øvelser i bekkenbunnen eller plassering av en pessar (en fleksibel enhet som blir satt inn i skjeden), er ofte effektiv for å redusere disse symptomene.
Kirurgi kan vurderes hvis slike konservative tiltak ikke har fungert.
Hvordan forberede
Kirurgisk forberedelse inkluderer en vurdering av de anatomiske strukturene som er involvert i skjeden brokk for prosedyreplanlegging, samt tester for anestesipreparat.
Legen din vil vurdere symptomene dine og gjøre en bekkenundersøkelse. Diagnostiske bildebehandlingstester som datamaskinert tomografi i mage og bekken (CT) vil bli brukt til å vurdere organene som har falt sammen og i hvilken grad de er ute av posisjon. En avgjørelse om du trenger kirurgisk maskeplassering vil bli tatt.
Du vil også ha en urinanalyse eller urinfunksjonstester, som en voiding cystourethrogram (VCUG) test for å vurdere blæreinvolvering. Pre-anestesi testing vil omfatte en fullstendig blodtelling (CBC), blodkjemi tester, en røntgen av brystet og et elektrokardiogram (EKG).
plassering
Du blir operert på et sykehusoperasjonsrom. Du må ligge på sykehuset i noen dager etter operasjonen før du blir utskrevet. Sørg for at noen kjører deg hjem.
Mat og Drikke
Du må avstå fra mat og drikke etter midnatt natten før operasjonen til bekkenprolaps.
Medisiner
Du må kanskje gjøre noen justeringer av medisiner du tar i uken før operasjonen.
Hvis du regelmessig tar blodfortynnere, vil legen din gi deg instruksjoner om å stoppe eller redusere dosen. I tillegg kan det hende du må justere dosen din med diabetesmedisiner, steroider eller ikke-steroide betennelsesdempende dager før operasjonen.
Sørg for at legen din er klar over alle medisiner og kosttilskudd du tar.
Hva skal man ta med
Pakk klær å gå hjem i som er løse og komfortable, da du kanskje har vondt og hevelse rundt bekkenområdet og underliv.
Forsikre deg om at du har identifikasjon, helseforsikringsinformasjon og en betalingsmåte for en del av operasjonsavgiften du er ansvarlig for.
Livsstilsendringer før opp
Du kan bli bedt om å bruke tarmpreparat dagen før operasjonen. Dette er et medikament som får deg til å få avføring som tømmer tykktarmen, og det kan redusere risikoen for postoperativ infeksjon etter POP-operasjon.
Hva du kan forvente på dagen for kirurgi
Når du går til operasjonsavtalen, må du registrere deg og signere et samtykkeskjema.
Du vil gå til et preoperativt område der temperatur, puls, blodtrykk, pustefrekvens og oksygenmetning blir overvåket. Du vil ha en intravenøs (IV, i en vene) linje plassert på armen eller hånden din som skal brukes til medisinering, for eksempel et bedøvelsesmiddel.
Du kan ha tester samme dag, for eksempel CBC, blodkjemienivåer og en urintest.
Du kan ha plassert et urinkateter, og kirurgen og anestesilegen kan undersøke deg før prosedyren. Du vil da gå til operasjonsstuen.
Før operasjonen
Hvis et kateter ikke allerede var plassert, vil det være nå. Anestesi vil bli startet med medisiner injisert i IV for å få deg til å sove, for å forhindre at du føler smerte og for å redusere muskelbevegelsen. Du vil ha et pusterør plassert i halsen for å tillate mekanisk assistert pust under hele operasjonen.
Blodtrykk, puls, pust og oksygenmetning vil bli overvåket gjennom hele prosedyren.
En kirurgisk drapering blir plassert over magen og bekkenet. Operasjonsområdet vil bli eksponert og rengjort med en antiseptisk løsning.
Under operasjonen
Kirurgen vil gjøre et snitt i magen eller skjeden. Et transvaginalt eller laparoskopisk abdominalt snitt vil være lite og måle omtrent en tomme i lengden. For en åpen laparotomi vil snittet være større og måle mellom tre og seks inches.
For en laparoskopisk kirurgi eller en åpen laparotomi, vil også peritonealtrekket bli kuttet. Bukhinnen er en tynn membran under huden din som omslutter bekken- og bukorganene. (Det trenger vanligvis ikke kuttes hvis du har en transvaginal prosedyre fordi skjeden er i bukhinnen.)
Hvis det er aktuelt, settes en kameraenhet inn i det kirurgiske snittet. Svekkede leddbånd og eventuelle strukturer som ikke er på plass, vil allerede ha blitt identifisert på preoperativ avbildning, og kirurgen vil navigere til dem på dette tidspunktet.
Ved hjelp av kirurgiske verktøy vil kirurgen forsiktig bevege bekkenorganene i den optimale posisjonen og deretter skape den støtten som trengs ved bruk av sutur og / eller kirurgisk nett.
En eller flere teknikker for å opprettholde støtte for bekkenorganene dine vil bli brukt, inkludert:
- Styrke muskler og / eller leddbånd ved å plassere dem og holde dem sammen med suturer
- Fest en del av skjeden til nærliggende strukturer
- Stram vaginalveggen din ved å redusere størrelsen på vaginalåpningen med sutur
- Plasser nett for å holde hernierte organer på plass
- Fjerne livmoren hvis den ikke kan støttes med disse metodene
Hvilken (e) kirurgen bruker vil ha blitt planlagt før operasjonen, men noen detaljer i prosedyren din - for eksempel hvor mange suturer som er plassert eller den nøyaktige størrelsen på masken - må bestemmes mens den pågår og kirurgen din holder de anatomiske strukturene på plass.
Noen ganger kan uventede problemer oppstå. For eksempel kan skjeden din ha blitt mer enn forventet, og du må kanskje ha livmorhalsen festet til halebenet i tillegg til, eller i stedet for å ha skjeden festet til halebenet. Kirurgen din vil måtte justere kirurgisk plan i et slikt tilfelle.
Fjerning av livmoren vil imidlertid bare gjøres hvis du samtykker i det før operasjonen.
Etter at bekkenstrukturene er sikret, blir laparoskopisk enhet (hvis kirurgen bruker en) og kirurgiske verktøy fjernet. Snittet i underlivet eller skjeden vil bli lukket med sting, og såret vil bli dekket med kirurgiske bandasjer.
Anestesimedisinen din vil da bli stoppet eller reversert, og pusteøret blir fjernet. Anestesiteamet ditt sørger for at du kan puste på egenhånd før du forlater operasjonsrommet.
Etter operasjonen
Du vil våkne i utvinningsområdet og motta smertestillende medisiner etter behov. Du vil bli fraktet til sykehusrommet ditt i løpet av få timer.
Urinkateteret vil bli fjernet omtrent to dager etter operasjonen din. Du kan ha noe vaginal blødning eller blod i urinen, og det kirurgiske teamet vil overvåke mengden for å sikre at du heler ordentlig.
Før du kan reise hjem, kan du bli sendt hjem med et urinkateter, og legen din vil fjerne det ved oppfølgingskontoret, hvis du ikke klarer å gi urin alene. Legen din vil også sjekke om du er i stand til å tømme avføring og gass uten problemer. Hvis du kan og ellers kommer deg som forventet, vil du bli utskrevet.
Du vil motta resept eller anbefaling for reseptfri smertestillende medisiner, samt andre medisiner du trenger å ta (for eksempel hormonbehandling, hvis du har hatt en hysterektomi med å fjerne eggstokkene). Instruksjoner om neste trinn, hjemmehjelp og når du skal ringe legen din vil bli gitt.
Gjenoppretting
Det vil ta flere uker for deg å komme deg etter POP-operasjon. Prosedyrer som innebærer mer omfattende reparasjoner kan ta lengre tid å komme seg fra enn de som er mindre kompliserte.
Legen din vil gi deg råd om når du trenger å bli sett, men ofte må du sees innen en uke, og igjen flere uker etter operasjonen. Tilbyderne dine vil undersøke såret ditt og fjerne sømmer om nødvendig. Du kan også ta bildebehandlingstester for å vurdere reparasjonen.
Helbredelse
Hold såret rent og tørt mens du heler. Du kan ta smertestillende medisiner som angitt, om nødvendig; kaldpakninger kan bidra til å redusere hevelse i bekkenet.
Du kan fortsette å ha noe vaginal blødning eller blod i urinen. Du kan bruke en hygienepute for å absorbere vaginalt blod, men ikke plasser en tampong eller noe annet i skjeden mens du fremdeles heler. Det er viktig at du kontakter kirurgens kontor hvis du får mer blødning enn du fikk beskjed om å forvente.
Når skal du ringe legen din
Ring legekontoret ditt hvis du opplever noen av disse tegn på komplikasjoner:
- Feber
- Overdreven blødning
- Forverring eller overdreven smerte
- Blodpropp i urinen eller fra skjeden
- Puss som kommer fra såret
- Rødhet eller ømhet rundt såret
- Alvorlig forstoppelse
- Manglende evne til å føre urin
- Abdominal distensjon (utvidelse)
Å takle gjenoppretting
Du vil ha begrensninger med hensyn til bilkjøring, trening og tungt løft, men å måtte begrense din fysiske aktivitet betyr ikke at du ikke bør være aktiv i det hele tatt.
Å ligge i sengen i flere uker kan øke risikoen for blodpropp og muskelatrofi (tynning), så det er viktig at du får litt aktivitet. Flytt deg rundt som legen din har instruert. Dette kan bety at du tar korte turer i nabolaget ditt eller rundt huset ditt.
Legen din vil råde deg til å avstå fra samleie i flere uker mens du er på bedring.
Etter flere uker vil du kunne øke den fysiske aktiviteten din som tolereres og anbefales av kirurgen. Legen din vil fortelle deg når du har grønt lys for aktiviteter som bilkjøring og trening.
Aktivitetene dine vil være begrenset lenger hvis du har hatt en åpen laparotomi eller hvis du har hatt komplikasjoner som blødning eller en infeksjon etter operasjonen.
Langtidspleie
Du kan bli bedt om å gjøre bekkenbunnsøvelser for å styrke bekkenmuskelkontrollen etter operasjonen.
Hvis du hadde en hysterektomi som en del av POP-operasjonen og ikke allerede har nådd overgangsalderen, kan du oppleve overgangsalderen brått etter operasjonen, avhengig av om eggstokkene ble fjernet.
Dette kan forårsake en rekke problemer, for eksempel tretthet, osteoporose og vektendringer, spesielt hvis eggstokkene dine ble fjernet på tidspunktet for operasjonen. Imidlertid, selv om eggstokkene ikke ble fjernet, kan du oppleve disse problemene tidligere enn du kanskje hadde ellers.
Du og legen din kan diskutere langvarig behandling, for eksempel hormonbehandling, hvis du har hatt en hysterektomi og eggstokkene dine også ble fjernet.
Mulige fremtidige operasjoner
Vaginal brokkreparasjonsoperasjon er ment som en engangsprosedyre, men du kan være i fare for tilbakevendende bekkenorganprolaps etter en kirurgisk reparasjon.
Hvis du får tilbakevendende bekkenorganprolaps eller komplikasjoner, for eksempel på grunn av nettplassering, kan det hende du trenger en eller flere kirurgiske prosedyrer for reparasjon.
Livsstilsjusteringer
Du må kanskje gjøre store livsstilsjusteringer etter bekkenorganprolapsoperasjon.
Hvis du hadde en obliterativ prosedyre, er vaginal samleie ikke lenger et alternativ for deg. Det kan være en stor tilpasning selv om du følte at du forsto og godtok denne konsekvensen før operasjonen. Du (eller deg og partneren din) kan ha nytte av å snakke med en terapeut om hvordan denne endringen påvirker livet ditt.
I tillegg kan det hende du må justere tarm- og blærevanene. For eksempel kan du sørge for at du alltid er i nærheten av et toalett i tilfelle du haster. Eller legen din kan råde deg til å tømme blæren med jevne mellomrom etter plan for å unngå lekkasje.
Et ord fra veldig bra
Ofte krever ikke vaginal herniasjon inngrep, eller det kan håndteres med ikke-kirurgiske metoder. Hvis du har bekkenorganprolaps, kan du ha subtile effekter som kan bli verre over tid, så det er viktig at du snakker med legen din hvis du opplever blæreproblemer eller bekkenpress. Kirurgi er ikke den vanligste behandlingen for bekkenorganprolaps, men det kan være nødvendig å forhindre alvorlige komplikasjoner.
-surgery-everything-you-need-to-know.jpg)


.jpg)











-to-prevent-breast-cancer-recurrence.jpg)







