Parathyroidkirurgi, klinisk referert til som "parathyroidektomi", er en prosedyre som oftest brukes til å behandle primær hyperparatyreoidisme (pHPT) der paratyreoidekjertelen produserer for mye paratyreoideahormon (PTH).
Menneskekroppen har fire små, sommerfuglformede biskjoldbruskkjertler, plassert i nakken. De regulerer kalsiumnivået i blodet. Når en eller flere av disse er for aktive eller påvirkes av paratyreoidekreft (PC), er disse nivåene forhøyet, en tilstand som kalles hyperkalsemi.
Shidlovski / Getty Images
Oftest rammer kvinner etter overgangsalderen, selv om folk i alle aldre og kjønn kan få det, kan pHPT føre til en rekke symptomer, inkludert raskt vekttap, uregelmessig hjerterytme og skjelv, blant andre.
I dag utføres paratyreoidekirurgi primært som en minimalt invasiv, målrettet prosedyre, i stedet for en åpen kirurgi. Med målet om å fjerne den problematiske kjertelen eller kjertlene, har den en suksessrate på 95% for å løse hyperparatyreoidisme og er et behandlingsalternativ for noen tilfeller av parathyroidea kreft.
Hvis denne operasjonen har blitt indikert for din tilstand, er det helt avgjørende å forstå hvordan det fungerer, samt hvordan preparat og gjenoppretting ser ut. Jo mer du vet om kirurgi i biskjoldbruskkjertelen, jo bedre har du det.
Hva er parathyroid kirurgi?
Parathyroidkirurgi er vanligvis en planlagt operasjon, indikert når pHPT eller annet parathyroideaproblem er diagnostisert. Den utføres enten som en mer åpen prosedyre kalt bilateral leting, eller som en minimalt invasiv paratyreoideakirurgi (MIP) kjent som rettet parathyroidektomi.
Målet er å fjerne den berørte, hovne og betente kjertelen eller kjertelen. Siden 85% til 90% av pasientene bare har en slik kjertel, har MIP blitt den vanligste tilnærmingen.
Utført enten mens du er i narkose og sovner eller bruker lokalbedøvelse, er MIP avhengig av mindre snitt og spesialiserte verktøy for å redusere virkningen av denne operasjonen. Kirurger kan også bruke endoskopiske, bildestyrte eller robotassisterte teknikker for å utføre dette arbeidet.
Disse mindre invasive teknikkene har redusert rehabiliteringstiden betydelig og redusert sjansen for komplikasjoner. Avhengig av omfanget av prosedyren, kan du kanskje dra hjem samme dag, selv om noen pasienter trenger en natt på sykehuset.
Kontraindikasjoner
Som med enhver operasjon, kan det komme pasienter som ikke er gode kandidater til prosedyren. Faktorer som kan kontraindisere minimalt invasiv parathyroidkirurgi inkluderer:
- Noen tilfeller av parathyroidea kreft kan behandles bedre med andre operasjoner eller behandlinger, selv om den mer åpne, bilaterale letetilnærmingen også kan vurderes. MIP vil vanligvis ikke brukes i disse tilfellene.
- Arvelig hyperparatyreoidisme, der hyperparatyreoidisme er genetisk arvelig, kan heller ikke løses med parathyroideaoperasjon.
- Multiglandular sykdom, der flere parathyroidea kjertler har adenom eller er hovne, behandles best ved hjelp av den tradisjonelle bilaterale leteteknikken.
I tillegg betraktes noen forhold som relative kontraindikasjoner, noe som betyr at leger må vurdere om kirurgi er passende på grunn av økt risiko. Disse inkluderer:
- Historien om nakkekirurgi
- Aktiv inntak av blodfortynnende medisiner
- Kronisk nyre sykdom
- Tidligere skade på tilbakevendende larynxnerven
- Sykelig fedme: En kroppsmasseindeks (BMI) større enn 40
Andre faktorer kan også spille en rolle i beslutningen om å gjennomgå denne operasjonen, og til slutt må legen avgjøre om det sannsynligvis vil være trygt og effektivt for deg.
Potensielle risikoer
Selv om det er svært vellykket, er det noen risikoer ved kirurgi:
- Tilbakevendende laryngeal nerveskade: Hvis den tilbakevendende laryngeal nerven, som regulerer stemmebåndene, blir skadet under prosedyren, kan det oppstå midlertidig eller permanent heshet. Førstnevnte av disse forekommer i 5% av tilfellene, og sistnevnte i ca. 1%.
- Lavt kalsium i blodet: I noen tilfeller fører fjerning av biskjoldbruskkjertelen til utilstrekkelige kalsiumnivåer i blodet. Å ta vitamin D og kalsiumtilskudd hjelper til med å løse dette problemet.
- Blødning: Svært sjelden - i 1 av 300 tilfeller - er det overdreven blødning på grunn av prosedyren, noe som forlenger sykehusoppholdet.
- Infeksjon: Infiserte snitt fører til hevelse, varme og oppblåsthet rundt operasjonsstedet, samt høy feber.
- Pustevansker: En annen sjelden komplikasjon er pustevansker etter operasjonen, som løser seg over tid i nesten alle tilfeller.
Formålet med parathyroid kirurgi
Parathyroid kirurgi brukes oftest som en behandling for primær hyperparathyroidism. Denne tilstanden oppstår vanligvis på grunn av veksten av godartede svulster kalt adenomer på kjertlene, noe som får dem til å bli hovne og forstørrede.
Selv om medisinsk behandling av pHPT er mulig, har denne prosedyren vist seg å være den mest effektive og kostnadseffektive tilnærmingen til denne tilstanden, men ikke alle tilfeller av pHPT garanterer det, og denne operasjonen kan også være vurdert i tilfeller av parathyroidea kreft.
Spesifikke indikasjoner for paratyroidkirurgi inkluderer:
- Symptomatisk hyperparatyreoidisme: Den klart vanligste årsaken til at kirurgi brukes, er i tilfeller der hyperparatyreoidisme fører til betydelige symptomer, som uregelmessig hjerterytme, muskelkramper, dehydrering og andre.
- Alder: Hvis man finner hyperparatyreoidisme hos personer under 50 år - enten symptomatisk eller ikke - vil kirurgi anbefales.
- Asymptomatisk hyperparatyreoidisme med forhøyet kalsium: I asymptomatiske tilfeller vil kirurgi vurderes når nivåene av kalsium i blodet er 1 milligram (mg) per desiliter (dL) over det sunne området. På lang sikt kan dette være veldig svekkende.
- Hyperparatyreoidisme og osteoporose: Pasienter med osteoporose (en forverring av bein) og / eller brudd i ryggvirvlene forbundet med denne tilstanden, sammen med hyperparatyreoidisme, er også gode kandidater.
- Hyperparatyreoidisme og nyreproblemer: Kirurger vil indikere kirurgi hvis tilstanden er tilstede sammen med nyrestein eller andre lidelser.
- Parathyroidkreft (parathyroidea carcinoma): Kirurgi kan også være indikert i noen tilfeller av parathyroidea cancer, men dette vil vanligvis bare gjøres ved hjelp av den åpne, bilaterale leteteknikken.
Hyperparathyroidisme og andre tilstander i parathyroidea er relativt kompliserte å diagnostisere, og dette er ofte en flerstegsprosess. Flere typer tester kan brukes:
- Fysisk undersøkelse og evaluering: Det første trinnet i enhver diagnose innebærer en fysisk og konsultasjon der tidligere medisinsk historie, gjeldende resepter og helsemessige referanser blir diskutert og evaluert.
- Blod- og hormontester: Viktig for diagnose vil være en evaluering av kalsium- og vitamin D-nivået i blodet. I tillegg vil prøver bli testet for tilstedeværelse av andre problemer, som nyreproblemer, samt det totale nivået av PTH.
- Ultralyd: Denne typen bildebehandling, også kjent som sonografi, er avhengig av bruk av svært høyfrekvente lydbølger for å lage bilder av biskjoldbruskkjertelen og skjoldbruskkjertelen.
- Elektrokardiogram (EKG): Hos pasienter 40 eller eldre vil også denne ikke-invasive vurderingen av hjertets elektriske aktivitet bli brukt. Dette oppdager arytmisk hjerterytme som kan følge hyperparatyreoidisme.
- CT-skanning: Dette bruker en kombinasjon av røntgenstråler og en datamaskin for å lage bilder av organer, bein og annet vev. Det viser mer detaljer enn en vanlig røntgen.
- Fin nål aspirasjon: Dette innebærer å bruke en tynn nål for å få tilgang til biskjoldbruskkjertelen og fjerne en liten prøve. Dette blir deretter testet for tilstedeværelse av kreftceller.
- Fiberoptisk laryngoskopi: Denne testen av stemmebåndfunksjonen utføres ved hjelp av et endoskop, som er et uttrekkbart rør med et kamera på enden. Dette muliggjør nær, videoevaluering av den berørte kjertelen eller kjertlene.
- Datastyrt tomografi (CT) -skanning: En annen bildemetode som ofte brukes, er CT-skanning, som bruker flere røntgenbilder fra flere vinkler for å gjengi en 3D-datamaskinmodell av biskjoldbruskkjertelen.
- Sestamibi-skanning: Denne kjernefysiske avbildningsmetoden bruker radioaktive elementer for svært detaljert bildebehandling av parathyroidea. Dette innebærer å injisere et sikkert radioaktivt materiale i blodet, som kan plukkes opp ved hjelp av spesialiserte kameraer.
Hvordan forberede
Kanskje det viktigste aspektet ved forberedelse for paratyreoideakirurgi er pasientopplæring. Hvis det er blitt indikert for deg, må du ha en forståelse av hvordan det fungerer, hvordan du forbereder deg og hva du kan gjøre for å sikre et godt resultat.
Du vil bli veiledet mye i avtalene før prosedyren din, så vær nøye. Ikke nøl med å stille endokrin kirurg eventuelle spørsmål du har og gi dem beskjed hvis det er noen endringer i helsestatusen din.
plassering
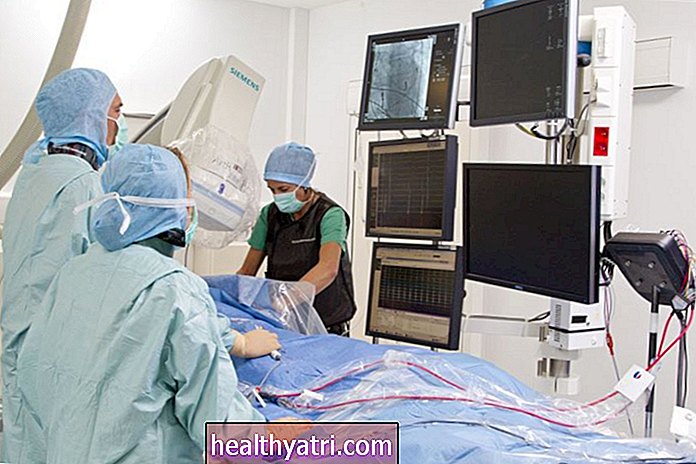
Parathyroidkirurgi foregår i operasjonsstuen (OR) på et sykehus. Hva kan du forvente der når det gjelder oppsett? Her er en kort oversikt over hva du finner:
- Operasjonsbord: Du blir plassert på et justerbart operasjonsbord som gjør at kirurger kan utføre arbeidet.
- Lys: Svært sterk belysning er avgjørende for å lykkes med operasjonen, så det blir satt opp et antall lys.
- Monitorer: Ettersom denne operasjonen utføres under generell anestesi, vil du være koblet til maskiner som måler hjerteaktivitet, oksygenivå i blodet, puster og andre tiltak mens du sover.
- Anestesiapparat: Gjennom hele prosedyren blir du festet intravenøst til en maskin som leverer nøyaktige doser av legemidlene som blokkerer smerte og / eller sovner deg.
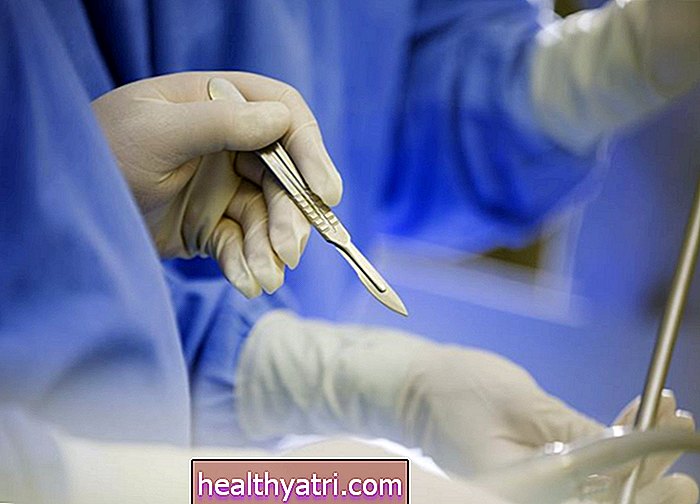
- Kirurgiske verktøy: Det vil være skuffer satt opp med kirurgiske verktøy, som skalpeller, kirurgisk saks og andre som er nødvendige for å utføre operasjonen.
- Åndedrettsvern og pusteutstyr: For å sikre at du får nok oksygen mens du er i narkose, puster du ved hjelp av åndedrettsvern.
- Bildebehandling: I mange tilfeller vil bildebehandlingsteknikker bli brukt under operasjonen for å veilede arbeidet. En sestamibi-skanning kan brukes til å hjelpe kirurger med å identifisere den nøyaktige plasseringen av den problematiske biskjoldbruskkjertelen.
- Endoskop: Noen tilnærminger til MIP innebærer bruk av dette justerbare kirurgiske kameraet, som overfører sanntidsvideo av det berørte området til en skjerm.
- Robotassistanse: En nyere innovasjon i MIP er bruken av robotassistanse. Ved hjelp av bildebehandling i sanntid styrer den endokrine kirurgen robotarmene for å utføre operasjonen nøye.
Hva skal jeg ha på meg
Når det gjelder å bestemme hva du skal ha på operasjonsdagen, tenk komfort og praktisk. Leger anbefaler å legge vekt på følgende når det gjelder garderobe:
- Velg løs passform og legg vekt på komfort. Forsikre deg om at skjorter eller BH ikke er for stramme.
- Hopp over kosmetikk og statister som sminke, neglelakk, kremer eller kremer.
- Ikke bruk deodorant, parfyme eller noen form for dufter.
- Ingen hårspray, hårklipp eller hårbånd skal brukes på operasjonsdagen.
- La smykker ligge hjemme, inkludert øreringer, gifteringer og klokker.
Mat og Drikke
For parathyroidea-operasjonen i seg selv er det ingen diettbegrensninger i oppkjøringen. Imidlertid, hvis generell anestesi vil bli brukt, er det noen retningslinjer for dagen før operasjonen:
- Ingen mat eller drikke etter midnatt natten før operasjonen.
- Avstå fra alkohol i minst 24 timer før avtalen din.
- Nipp til vann med medisiner, om nødvendig, men prøv å ikke drikke noe etter midnatt.
Medisiner
For å hjelpe deg med å forberede kroppen din til paratyreoideakirurgi, kan det medisinske teamet råde deg til å ta kalsiumtilskudd, med sikte på inntak av 1000 til 1200 mg av dette mineralet per dag.
Generelt sett vil det være få begrensninger på hvilke reseptbelagte og reseptfrie legemidler samt urtetilskudd eller kosttilskudd du kan ta før paratyreoideakirurgi.Imidlertid, på grunn av deres tendens til å øke blødningen, kan det hende at doser av noen må endres, mens andre kanskje må unngås direkte. Her er en rask oversikt:
- Blodtrykksmedisiner: Disse stoffene inkluderer blant annet Lotensin (benazepril), Prinivil eller Zestril (lisinopril) og hydroklortiazid (HCTZ). Disse skal ikke tas på dagen for operasjonen.
- Blodfortynnere: Doser av blodfortynnende medisiner må også justeres. Disse inkluderer Coumadin (warfarin), som skal stoppes fem dager før operasjonen, og heparin, som skal stoppes 12 timer før prosedyren. Blodplater, som blant andre Plavix (klopidogrel), kan også trenge å justere dosene.
- Aspirin: Dette vanlige smertestillende og antiinflammatoriske medikamentet, som selges under en rekke merkenavn, som Ecotrin, har også en tendens til å tynne blodet. Leger anbefaler at du fjerner denne medisinen i minst syv dager før operasjonen.
- Ikke-steroide antiinflammatoriske legemidler (NSAIDs): Denne klassen medikamenter inkluderer blant annet Advil eller Motrin (ibuprofen), Aleve eller Midol (naproxen) og Celebrex (celecoxib). Disse bør stoppes syv dager før operasjonen.
- Diabetesmedisiner: Orale diabetesmedisiner som Glucophage (metformin), glyburid (Glynase) og andre, bør ikke tas morgenen etter operasjonen. I tillegg kan det hende at insulindosene også må justeres.
- Andre foreskrevne medisiner: Viagra (sildenafil), Premarin og monoaminoksidasehemmere (MAO-hemmere), som Marplan (isokarboksazid), Nardil (fenelzin), Emsam (selegilin) og andre bør stoppes 24 timer før operasjonen.
- Urtetilskudd: Mange urter, blant annet johannesurt, efedra, ginkgo-tilskudd og omega 3-fettsyrer, kan også forårsake overflødig blødning, det samme kan vitamin E eller multivitaminer som inneholder den. Inntaket må stoppe i minst en uke før operasjonen.
Fortell legen din hva du tar
Forsikre deg om at du er i stand til å gi legen din fullstendig oversikt over alle reseptbelagte og reseptfrie medisiner, samt eventuelle urter eller kosttilskudd du tar. Endre bare dosene som anbefalt, og ikke prøv å gjøre noen justeringer alene.
Hva skal man ta med
Uansett om du ender med å overnatte på sykehuset etter paratyreoideakirurgi, vil det være viktig å tenke på hva du skal ta med. Her er noen viktige emballasjelister:
- Forsikringsinformasjon / ID er alltid bra å ha med, men sørg for at du legger igjen verdisaker hos en elsket eller hjemme.
- En liste over medisiner du tar for øyeblikket, både reseptbelagte og reseptfrie.
- Allergiinformasjon er også viktig å ha; kanskje du vil ha en skriftlig oversikt over dette.
- Informasjon om helsepersonell angir lovlig et familiemedlem eller en kjær som en advokat for deg med beslutningskrefter, mens du er operert og uføre.
- Briller eller kontaktlinsesaker kan være nødvendig, da du kanskje må ta synskorreksjon før operasjonen.
- Tilfelle for høreapparater kan også være nødvendig, ettersom disse noen ganger må tas ut før operasjonen.
- Proteser bør brukes til sykehusene; imidlertid ta med en sak, da du kanskje trenger å ta disse ut før operasjonen.
- CPAP / BiPAP-maskin som brukes til å hjelpe med å puste, bør også føres til sykehuset.
- Kappe og tøfler kan også være nyttige for komfort hvis du trenger å overnatte på sykehuset; det kan være lurt å ha med selv om du forventer å reise hjem samme dag.
- Toalettartikler, for eksempel tannkrem, tannbørste, såper og annet, kan også vise seg å være nødvendig hvis du overnatter.
- Bøker / elektronikk for underholdning kan også være bra å ha med hvis du forventer å komme deg på sykehuset over natten.
- Stokken din, hvis du bruker en, bør komme med på operasjonsdagen.
- En tur hjem vil være nødvendig ettersom postoperative pasienter ikke kan kjøre; avtale med kjære eller be sykehuset om å hjelpe deg med å ordne transport.
Livsstilsendringer før opp
Siden kirurgi i biskjoldbruskkjertelen tolereres godt, er ikke for mange endringer i livsstil nødvendig. Å gjøre følgende vil bidra til å redusere risikoen for komplikasjoner:
- Slutte å røyke: Røyking av tobakk, vaping eller bruk av andre nikotinprodukter kan påvirke utvinningen i alvorlig grad. Du bør avstå i minst 24 timer før avtalen.
- Alkoholforbruk: Du blir bedt om å avstå fra å konsumere alkohol i 24 timer før operasjonen.
- Miste vekt: Pasienter som er sykelig overvektige (med BMI over 40) har høyere risiko for komplikasjoner. Som sådan kan du bli bedt om å gjøre kostholds- og livsstilsendringer for å håndtere vekten før operasjonen.
Hva du kan forvente på dagen for kirurgi
Mye må skje umiddelbart før, under og etter parathyroideaoperasjon. Det medisinske teamet må sørge for at kroppen din er klar for inngrepet, at selve operasjonen er vellykket, og at din første utvinning går greit.
Alt i alt tar selve prosedyren omtrent en til tre timer - avhengig av omfanget av arbeidet - selv om det er en betydelig mengde preoperativ evaluering samt gjenoppretting på sykehus.
Som nevnt har MIP-tilnærminger til denne operasjonen redusert restitusjonstiden sterkt, og mange pasienter vil kunne reise hjem samme dag som prosedyren.
Før operasjonen
Uansett om du har MIP eller bilateral utforskning, vil det være nødvendig med et testpanel på operasjonen dagen før arbeidet begynner for alvor. Denne første evalueringen, som foregår i et preoperativt eksamenslokale, inkluderer:
- Fysisk evaluering: En sluttevaluering av medisinsk historie og måling av vitale tegn, som hjertefrekvens, kroppstemperatur og blodtrykk (blant andre), vil bli utført. Dette vil være en endelig vurdering av beredskapen din til å gjennomgå kirurgi.
- Blodprøving: Helt avgjørende for både forberedelse til denne prosedyren, og selve prosedyren, vil være blodprøver. Dette lar leger få en følelse av kalsium- og vitamin D-nivåer, samt nivåer av PTH.
- Bildebehandling: Røntgen, ultralyd i livmorhalsen, sestamibi-skanning eller andre metoder brukes vanligvis på operasjonsdagen som et siste middel for å lokalisere den problematiske biskjoldkjertelen eller kjertlene.
- Konsultasjon med en anestesilege: Mens konsultasjonen med anestesilegen for å bestemme riktig form og dosering av anestesi for deg ofte skjer en uke eller så før operasjonen, kan det også skje samme dag. Før du blir tatt til OR (eller kort tid etter at du ankommer), vil du møte anestesiologien din og bli evaluert.
Når du er klar, blir du ført til operasjonsrommet.
Under operasjonen
Mens den mer invasive bilaterale letetilnærmingen er svært effektiv, har MIP-teknikker blitt foretrukket på grunn av at de krever mindre snitt. Mens noen kirurger forbedrer tilnærmingen med ultralyd, endoskopisk bildebehandling eller robotassistanse, er målet alltid det samme: å finne hovne eller betente biskjoldbruskkjertelen og fjerne dem.
Den typiske MIP-teknikken går som følger:
Iscenesettelse
Når du er tatt til OR, blir du plassert på operasjonsbordet og får enten lokal eller generell anestesi. Du får også en cervikal nerveblokkinjeksjon, som fullstendig blokkerer smertemeldinger når operasjonen utføres.
Når det kirurgiske teamet er sikker på at du blir overvåket riktig og at du kan puste trygt, vil de markere snittområder for å planlegge arbeidet.
Intraoperativ PTH (IOPTH) -analyse
Et standard aspekt av paratyreoidekirurgi vil være måling av PTH-nivåer i blodet, da dette vil være et tegn på suksess eller svikt i operasjonen.
Tatt fra blodprøver utføres IOPTH-testing like før prosedyren begynner (som en basislinje), på det tidspunktet hvor blodtilførselen for den berørte kjertelen blir avskåret (før kjertelen fjernes), fem minutter etter den berørte kjertelen (eller kjertler) er fjernet, og deretter igjen 10 og 20 minutter etterpå.
Snitt
Når du er klar, vil legen forsiktig lage et lite, omtrent 2- til 4-tommers snitt midt i nakken. dette kan være enten vertikalt eller horisontalt. Dette gir kirurger tilgang til det berørte området og lokaliserer visuelt den berørte kjertelen eller kjertlene.
Knytte av blodforsyningen
For å forhindre overflødig blødning og andre problemer, må blodtilførselen til biskjoldbruskkjertelen festes og bindes av.
Ekstraksjon av parathyroidea
Når sirkulasjonen er stoppet, vil kirurgen bruke kirurgisk saks eller skalpell for å fjerne den hovne og betente biskjoldbruskkjertelen (eller kjertlene) forsiktig. I noen tilfeller kan kirurger være i stand til å ta ut bare adenom, hvis en er til stede.
Etterbehandling
Når den berørte kjertelen er fjernet - og IOPTH viser en tilstrekkelig reduksjon i kalsiumnivået i blodet - vil kirurgen kunne lukke eventuelle snitt og fullføre arbeidet.
Husk at i tilfeller der flere kjertler er betent og hovne - eller hvis kreft er indikert - kan bilateral leting være den eneste tilnærmingen. Dette ligner på MIP, bortsett fra at et større snitt brukes, og alle fire kjertlene blir undersøkt (i stedet for bare den problematiske).
Og hvem utfører dette arbeidet? Her er en rask oversikt over operasjonsteamet ditt:
- Kirurg: Parathyroidkirurgi utføres under ledelse av en endokrin kirurg, en spesialist i behandling av problemer med kjertler i kroppen. Denne typen leger har mye trening; på toppen av medisinstudiet, vil de ha gjort både et opphold i kirurgi, og et stipendprogram i endokrin kirurgi.
- Anestesilege: Anestesilegen er ansvarlig for å sikre at riktige mengder bedøvelsesmedisiner blir brukt i kirurgi, mens pasienten reagerer på den, og er anestesilegen et kritisk medlem av operasjonsteamet. Dette er legen du vil møte med før operasjonen for å diskutere dine smertestyringsbehov under prosedyren.
- Sertifisert registrert sykepleieranestesilege (CRNA): Assisterende anestesilege er CRNA, en registrert sykepleier utdannet spesielt i anestesiologi. Disse fagpersonene vil primært være involvert i å overvåke helseaktiviteten din, mens du er under generell eller lokalbedøvelse.
- Operasjonssykepleier: Registrerte sykepleiere som er spesialisert i kirurgi vil også være til stede og gi kritisk hjelp til den endokrine kirurgen. Disse medisinske fagpersonene må bli sertifiserte for å jobbe i spesifikke underområder av kirurgi.
- Kirurgisk teknologi: Hovedansvaret for å sikre riktig ELLER oppsett og enkel tilgang til nødvendige kirurgiske verktøy, er kirurgiske teknologier sertifisert av National Board of Surgical Assisting (NBSA). En del av jobben innebærer å kunne raskt identifisere og overlevere kirurgiske instrumenter etter behov fra legen.
- Beboere / medisinstudenter: På undervisningssykehus kan du også møte medisinstudenter og / eller beboere, de som nettopp har fullført medisinstudiet og jobber for første gang i egenskap av lege.
- Legeassistent: Denne typen profesjonelle kan praktisere medisin så lenge de blir overvåket av en lege. De kan bli kalt inn for å hjelpe til med kirurgi eller ta ledelsen ved søm og / eller sutur.
Etter operasjonen
Etter operasjonen, hvis du har fått narkose, vil du våkne opp i et restitusjonsrom eller en spesiell gjenopprettingsenhet etter anestesi (PACU). På dette tidspunktet er hovedoppgavene å sikre at operasjonen har gått bra, og at det ikke oppstår umiddelbare komplikasjoner eller problemer.
Avhengig av statusen din, kan du som nevnt være i stand til å reise hjem samme dag som prosedyren. Hvordan ser utvinning på sykehus ut for paratyreoideakirurgi? Dette skjer:
- Evaluering vil bli utført for å sikre at hjertet, lungene og kroppen din kommer godt tilbake etter prosedyren og anestesien. I tillegg kan det utføres blodprøver eller andre undersøkelser som måler kalsium- og PTH-nivåer for å vurdere den totale suksessen til prosedyren.
- Du vil lære om smertebehandling fra et medlem av det medisinske teamet. Hvis du oppholder deg på sykehuset for observasjon, kan du få flytende smertestillende medisin. For å bekjempe sår hals som ofte følger denne prosedyren, kan du også få pastiller eller spray. Du vil også få konsultasjon om eventuelle foreskrevne smertestillende midler, samt hva mer du kan gjøre for å ta på deg ubehag.
- Opplæring om bedring skjer også før du drar hjem. Her vil legeteamet forklare hva du kan gjøre for å ta vare på snittene dine, hvilke symptomer du bør være på utkikk etter, samt andre aspekter som vil vise seg å være avgjørende når du blir bedre hjemme.
- Overnatting er ikke alltid nødvendig; spesielt de som har fjernet mer enn én skjoldbruskkjertelen, kan imidlertid kreve utvinning på sykehus over natten. I disse tilfellene vil du sannsynligvis være koblet til IV-er som leverer væske, bli midlertidig plassert i et flytende kosthold og vil bli overvåket nøye. IV tas vanligvis ut neste morgen.
Når legen din er sikker på at tilstanden din er stabil, kan du fungere med minimal hjelp, og har gjort de nødvendige tiltakene for vellykket bedring, vil du være fri til å gå.
Gjenoppretting
Gitt den typisk minimalt invasive karakteren av parathyroidea-kirurgi, er utvinning relativt rask og betydelig lettere enn for mer omfattende prosedyrer. Alt i alt forventes fullstendig gjenoppretting en til to uker.
Det vil være i uke to til fire at du trenger en oppfølgingsavtale. På denne avtalen vil legens jobb være å sikre at det ikke er noen infeksjon, og at operasjonen har løst problemet.
Hvordan ser tidslinjen for utvinning ut? Her er en oversikt:
- Bading: Unngå dusjing eller bading i 24 til 48 timer etter operasjonen; Dette forhindrer at bandasjen og bandasjene på nakken blir våte. Vent deretter minst en uke før du tar et bad.
- Spise og drikke: Med mindre du trengte en overnatting på sykehuset, bør du kunne spise og drikke så normalt så snart kvelden eller natten til operasjonen dagen. Noen vil kanskje starte med mykere, lettere å svelge mat.
- Kjøring: Kjør ikke så lenge du tar den foreskrevne smertestillende medisinen, da dette kan svekke koordinasjon og responstid. Individuelle tilfeller varierer, men tre til fire dager går vanligvis før du kan komme deg bak rattet.
- Tunge løft: Det anbefales vanligvis at du unngår å løfte gjenstander som er tyngre enn 10 kilo - samt mer anstrengende trening - i minst en uke.
- Arbeid: De fleste pasienter forventes å ta en til to uker fri fra jobb; du er imidlertid fri til å gå tilbake før du føler deg opptatt av det. Hvis arbeidet ditt innebærer tunge løft eller overdreven belastning, er det best å vente en til to uker.
Helbredelse
En av de viktigste aspektene ved utvinning er å sikre at snittet eller snittene dine heler ordentlig. Når du går hjem, vil operasjonsstedet bli sydd og kledd i et beskyttende lag med kirurgisk lim. Dette limet blir gult og begynner å skrelle 7 til 10 dager, og på dette tidspunktet er det OK å trekke det av eller vente til det flasser av seg selv.
Når snittene dine gro, er det ikke uvanlig å se blåmerker rundt dem, og oppleve noe hevelse rundt regionen når du står eller sitter. Spesielt kan også arret til slutt tykne og stivne, noe som kan føre til midlertidige problemer med å svelge; dette løser seg vanligvis to til tre måneder etter operasjonen.
Kritisk for et vellykket resultat vil være å sikre at snittet (eller snittene) heler ordentlig og ikke blir smittet. Her er en rask oversikt over hva du kan gjøre for å fremme snittpleie:
- Se etter blødning: Overdreven blødning er sjelden etter de første fire timene etter operasjonen. Når det er sagt, søk akuttmottak hvis du ser blod i bandasjene dine, spesielt de første to dagene etter inngrepet, spesielt hvis det er kombinert med endringer i stemmen din, hevelse i nakken eller pusteproblemer.
- Hygiene: De fleste vil bli bedt om å holde ut dusjingen i minst 24 timer etter operasjonen. Deretter kan du ta dusjer så lenge du ikke suger snittstedene helt og ikke gnir dem. Etter en dusj, bruk en hårføner innstilt på et kjølig miljø for å tørke området. Det er best å vente til snittene dine er blitt helbredet før du tar et fullt bad.
- Bruk solkrem: Når snittet eller snittene dine gro, må du bruke solkrem hvis du planlegger å gå ut i solen. Dette vil forhindre solskader og bidra til å minimere misfarging.
- Se etter infeksjon: Hvis du opplever høy feber, overdreven hevelse, prikking eller brennende følelse, eller ser utslipp, er snittet ditt sannsynlig infisert. I slike tilfeller må du informere legen din og / eller oppsøke nødhjelp.
Langtidspleie
Mens utvinning fra parathyroideaoperasjon er relativt rask, bør det være en livslang innsats å bevare de positive resultatene av prosedyren. Dette betyr å være oppmerksom på helsen din, og i sjeldne tilfeller ta vare på dvelende bivirkninger av denne behandlingen. Hva bør du huske på lang sikt? Her er noen tips:
Kalsiumtilskudd
I løpet av 24 til 48 timer etter operasjonen kan pasienter oppleve hypokalsemi, en tilstand der kalsiumnivået i blodet er for lavt, noe som fører til muskelkramper, prikkende følelser og andre symptomer. I omtrent 5% av tilfellene blir denne tilstanden permanent, og du må ta foreskrevet kalsiumtilskudd.
Håndtere vitamin D-nivåer
Etter operasjonen kan utilstrekkelige nivåer av vitamin D også føre til hypokalsemi, noe som ofte tas på seg før behandlingen. Når det er sagt, kan denne preoperative behandlingen noen ganger også forårsake problemer, noe som fører til nyrestein og hyperkalsemi.
I noen tilfeller kan det være nyttig å samarbeide med en parathyroidea-lege eller ernæringsfysiolog for å finne strategier for å sikre sunne nivåer av dette vitaminet.
Mulige fremtidige operasjoner
Hvis parathyroideakirurgi ikke løser pHPT eller andre forhold, kan det være nødvendig med andre prosedyrer.I avanserte tilfeller kan det også være nødvendig med ytterligere prosedyrer for å sikre at det er minst en fungerende parathyroidea i kroppen. Hvilke operasjoner kan følge denne? Det er flere:
Revisjon Parathyroidkirurgi
I tilfeller der pHPT er tilbakevendende eller vedvarer til tross for en innledende operasjon, har en annen av de gjenværende biskjoldkjertlene blitt hovent og betent.
Dette kan oppstå hvis kirurger ikke anerkjente at andre kjertler ble rammet, ikke i tilstrekkelig grad fjernet problematisk vev i den opprinnelige behandlingen, eller det var andre utilsiktede komplikasjoner. Revisjonskirurgi retter seg mot de gjenværende, problematiske kjertlene eller kjertlene.
Autotransplantasjon
Hvis alle biskjoldbruskkjertlene ble fjernet, ville en person trenge å holde kalsiumnivået tett. Som sådan kan legene transplantere noe av vevet til en annen del av kroppen, på grunn av alvorlighetsgraden av saken eller tidligere paratyroidkirurgi.
Vanligvis er underarmen et foretrukket sted, eller på sternocleidomastoid muskel. Etter 4 til 6 uker blir den transplanterte parathyroidea aktiv igjen.
Kryokonservering
En annen prosedyre som er vanlig i alvorlige tilfeller av pHPT som fører til en risiko for å miste alle biskjoldbruskkjertlene, kan kirurger ta en liten prøve av kjøttet og lagre det. Om nødvendig kan kirurgen tine og implantere dette vevet på en måte som autotransplantasjon.
Et ord fra veldig bra
Historisk, og som praktisert i dag, har paratyreoideakirurgi vært bemerkelsesverdig vellykket med å hjelpe mennesker med å håndtere vanskelighetene med pHPT og hyperkalsemi. Selv om tanken på å gjennomgå denne behandlingen - eller noen form for kirurgi - kan være skremmende, er fordelene ubestridelige.
Utover forbedringene av den fysiske helsen, har studier vist at opptil 70% av pasientene etter operasjonen opplever et betydelig løft i livskvaliteten. Ikke bare det, pasienter rapporterer at de føler betydelige forbedringer innen uker eller dager etter dette fremgangsmåte.
Som det har vært for så mange mennesker, kan paratyreoideakirurgi bare være nøkkelen som åpner døren til sunnere og lykkeligere dager.






-side-effects.jpg)




.jpg)
-to-prevent-breast-cancer-recurrence.jpg)