Psoriatisk leddgikt (PsA) og revmatoid artritt (RA) er begge autoimmune sykdommer som påvirker leddene. Begge er inflammatoriske og progressive - forårsaker leddstivhet, smerte og hevelse, samt vedvarende tretthet. I tillegg forekommer begge i bluss og kan behandles med medisiner som undertrykker immunforsvaret.
Imidlertid er PsA og RA forskjellige sykdommer - og forskjellene er viktige når det gjelder prognosen og den beste tilnærmingen for å håndtere hver tilstand.
Wavebreakmedia / iStockMed PsA er leddsymptomene tett knyttet til betennelse i huden fra psoriasis (en autoimmun lidelse rettet mot hudceller). Med RA målretter immunforsvaret primært leddvev.
De forskjellige underliggende sykdomsprosessene betyr at tilstandene diagnostiseres med forskjellige metoder, og de krever også forskjellige terapeutiske tilnærminger.
Symptomer
En av hovedforskjellene mellom PsA og RA er fordelingen av berørte ledd. Begge sykdommene kan forårsake ødeleggelse av små ledd i hender og føtter, så vel som større ledd i knær, hofter, skuldre og ryggraden.
Mønster for felles involvering
Med PsA er mønsteret for leddinvolvering ofte asymmetrisk - leddene som er berørt på den ene siden av kroppen vil ikke nødvendigvis bli påvirket på den andre. Bare 15% av personer med PsA vil ha symmetrisk artritt, en tilstand som anses som mer avansert og alvorlig enn asymmetrisk artritt.
Derimot er mønsteret med RA karakteristisk symmetrisk - de samme leddene på begge sider av kroppen påvirkes.
Ryggrad involvering
En annen bemerkelsesverdig forskjell mellom PsA og RA er involveringen av ryggraden. PsA vil ofte manifestere seg med leddgikt i den aksiale ryggraden (ryggraden), mens RA vanligvis vil være begrenset til cervical ryggraden (nakkebenet).
Det er av denne grunn at PsA er inkludert i kroppen av lidelser som kalles spondyloarthropathies og RA er ikke.
Beinskade
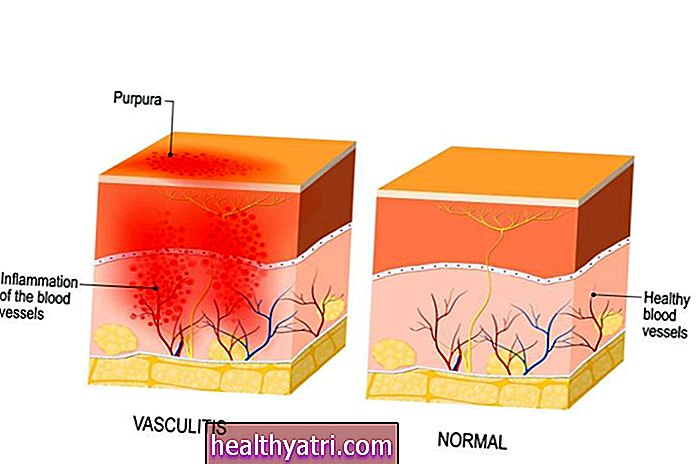
Av de to sykdommene har RA potensialet til å bli mer alvorlig. Benerosjon er et sentralt trekk ved RA, som forårsaker lokalisert og irreversibelt tap av bein (osteolyse), i tillegg til vanedannelse i ledd og tap av leddfunksjon.
Det samme kan forekomme med PsA, men effektene har en tendens til å være langt mindre dyp. Mye av bentapet i PsA er begrenset til de distale falangene (finger- og tåbein nærmest neglene eller tåneglene). Det er først når en uvanlig form av sykdommen (kalt leddgikt mutilans) oppstår at leddskader kan utvikle seg raskt og alvorlig.
Fingre, tær og hud
En annen talende ledetråd er presentasjonen av sykdommen på fingre og tær. Med PsA vil de distale leddene (de nærmeste neglene) være i fokus for smerte, hevelse og stivhet. Derimot involverer RA primært de proksimale leddene (de som ligger like over knokene).
Med alvorlig PsA kan fingrene også få et pølseliknende utseende (kalt daktylitt), noe som gjør det vanskelig å kule knyttneve. Selv om dette kan forekomme med RA, er det ikke kjennetegnet at det er med PsA.
Rundt 85% av mennesker med PsA har også den mest typiske formen for psoriasis, preget av tørre, flassende hudplakk. Videre vil halvparten ha neglepsoriasis på tidspunktet for diagnosen. Ingen av disse forekommer med RA.
Årsaker
Autoimmune sykdommer er tilstander der immunforsvaret feilaktig angriper normale celler og vev. Normalt målretter immunceller og proteiner (antistoffer) antigener (unike identifikatorer) på overflaten av smittsomme inntrengere, som bakterier. Hvis antistoffene er "feilprogrammerte", kan de målrette mot normale celler. Disse er referert til som autoantistoffer.
Selv om PsA og RA begge påvirker leddene, er de faktiske målene for immunangrepet forskjellige.
Leddgikt
Med RA er det primære målet for autoimmunt angrep leddene, spesielt synoviocyttene, som er celler i foringen av leddet. Den påfølgende betennelsen får synoviocytter til å spre seg for mye, noe som resulterer i en kaskade av hendelser, inkludert;
- Tykkelse av leddforet (synovial hyperplasi)
- Infiltrasjon av inflammatoriske proteiner (cytokiner) i leddene
- Progressiv ødeleggelse av leddbrusk, bein og sener
Psoriasisartritt
Med PsA retter immunforsvaret seg mot keratinocytter, som er en type hudcelle. Når dette skjer, formerer cellene seg i en akselerert hastighet, noe som fører til utvikling av psoriasis i de fleste (men ikke alle) tilfeller.
Over tid kan betennelse treffe andre deler av kroppen, som negler, øyne og tarm. Når leddene og omkringliggende vev påvirkes, kalles det PsA.
Selv om synovial hyperplasi også er karakteristisk for PsA, har den en tendens til å være mindre alvorlig enn med RA.
Selv om dette kan tyde på at PsA bare er en konsekvens av psoriasis, er det noen som mener at de er to forskjellige sykdommer med forskjellige genetiske eller miljømessige årsaker. Andre hevder at PsA og psoriasis faktisk er en sykdom bedre klassifisert under den enhetlige tittelen psoriasis sykdom.
Diagnose
Leger har testene, verktøyene og diagnostiske kriteriene som trengs for å gi en endelig diagnose av RA. Det samme kan ikke sies om PsA.
Leddgikt
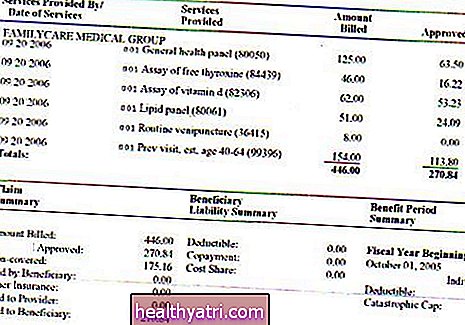
Hvis du har tegn og symptomer på RA, vil legen din bestille tester for å se om resultatene oppfyller diagnostiske kriterier etablert av American College of Rheumatology (ACR) og European League Against Rheumatism (EULAR):
- Blodprøver fra autoantistoffer: Reumatoid faktor (RF) og antisyklisk citrullinert peptid (anti-CCP) autoantistoffer finnes hos de fleste mennesker med RA.
- Inflammatoriske blodmarkører: C-reaktivt protein (CRP) og erytrocytsedimentering (ESR), som måler betennelse, er ofte forhøyet i RA.
- Bildebehandlingstester: En røntgen- eller magnetisk resonansbilleddannelse (MR) kan identifisere beinerosjon og innsnevring av fellesrommet.
Resultatene av testene - så vel som varigheten, plasseringen og alvorlighetsgraden av symptomer - blir deretter scoret på ACR-klassifiseringssystemet. En kumulativ score på 6 eller høyere (av en mulig 10) gir høy grad av tillit til at RA er årsaken til symptomene dine.
Psoriasisartritt
I motsetning til RA, er PsA hovedsakelig diagnostisert med en fysisk eksamen og en gjennomgang av din medisinske historie. Det er ingen blodprøver eller avbildningsstudier som definitivt kan diagnostisere sykdommen. I stedet vil legen din se etter ledetråder som er sterkt indikative for PsA, inkludert:
- Asymmetrisk felles involvering
- Hudengasjement
- Negleinnblanding
- En familiehistorie av PsA og / eller psoriasis
- Opprinnende faktorer som er kjent for å utløse sykdommen, inkludert strepinfeksjoner, visse medisiner og kald, tørr væreksponering
En røntgen eller MR kan identifisere en "blyant-i-en-kopp" deformitet, der tuppen av fingeren ser ut som en skjerpet blyant, og det tilstøtende beinet blir slitt ned til en kopplignende form. Denne misdannelsen rammer rundt 5% til 15% av personer med PsA, vanligvis i de mer avanserte stadiene av sykdommen.
Hvis huden er påvirket, kan en vevsbiopsi gi sterke bevis på PsA og bidra til å skille den fra andre kroniske hudsykdommer.
Andre laboratorie- og bildebehandlingstester brukes hovedsakelig for å utelukke andre mulige årsaker i stedet for å bekrefte PsA.
Andre forhold som ofte er i differensialdiagnosen av PsA inkluderer:
- Leddgikt
- Gikt
- Artrose
- Ankyloserende spondylitt
- Reaktiv artritt
Behandling
Trening, vekttap og røykeslutt regnes som standard fasetter av behandling for både RA og PsA. Mild til moderat symptomer blir ofte behandlet med reseptfrie ikke-steroide antiinflammatoriske legemidler (NSAIDs).
Andre behandlinger er skreddersydd til den spesifikke tilstanden.
Kortikosteroider
Kortikosteroider er en type medisin som brukes til å temperere betennelse. Prednison er det mest brukte kortikosteroidet, og når det brukes til behandling av RA eller PsA, brukes det vanligvis enten i pilleform eller injiseres i et ledd for å gi kortsiktig lindring.
- Med PsA brukes kortikosteroider noen ganger under akutte blusser når symptomene er alvorlige. Imidlertid brukes de med forsiktighet, da de kan utløse en alvorlig form for psoriasis kjent som Von Zumbusch pustulær psoriasis.
- Ved RA foreskrives ofte lave doser kortikosteroider i kombinasjon med andre legemidler. For å unngå bivirkninger brukes de bare på kort sikt. Kortikosteroider kan også injiseres i en ledd for å behandle akutt smerte.
Sykdomsmodifiserende antireumatiske legemidler (DMARDs)
Sykdomsmodifiserende antireumatiske legemidler (DMARDs) som metotreksat og Arava (leflunomid) er effektive for å håndtere både RA og PsA. Selv om det er mye bevis som støtter bruken av RA, er effektiviteten hos personer med PsA langt mindre avgjørende.
Metotreksat (regnes som den første linjen DMARD for mange autoimmune lidelser) er godkjent for behandling av psoriasis, men ikke PsA. Når det er sagt, brukes det ofte off-label for behandling av PsA.
TNF-hemmere
TNF-hemmere er biologiske legemidler som blokkerer tumornekrosefaktor (TNF), et immunprotein. Mens TNF spiller en rolle i både PsA og RA, er dens virkningsmekanisme mer sentral for å behandle skaden forårsaket av PsA, og TNF-hemmere har en tendens til å fungere bedre hos personer med PsA enn RA.
Ifølge en 2011-studie fra Danmark oppnådde 60% av mennesker med PsA vedvarende remisjon mens de var på TNF-hemmere, sammenlignet med bare 44% av de med RA.
TNF-hemmere som ofte brukes i behandlingen av PsA og RA er Enbrel (etanercept), Humira (adalimumab) og Remicade (infliximab).
Iscenesettelse av behandling
Generelt sett behandles RA ved diagnosetidspunktet for å forhindre irreversibel beinerosjon og osteolyse som kan utvikle seg i løpet av to år. Tidlig aggressiv behandling er spesielt viktig for de som sannsynligvis vil utvikle alvorlig RA basert på testresultater.
PsA, i motsetning til RA, trenger kanskje bare å behandles når symptomer oppstår. Når symptomene avtar eller sykdommen er i remisjon, kan det være mulig å ta en pause fra behandlingen. Imidlertid, hvis PsA er ledsaget av moderat til alvorlig psoriasis, kan pågående behandling (inkludert metotreksat, biologiske stoffer eller en kombinasjon av terapier) foreskrives for å være til fordel for begge tilstandene.
Psoriatic Arthritis Doctor Diskusjonsveiledning
Få vår utskrivbare guide for din neste legeavtale for å hjelpe deg med å stille de riktige spørsmålene.

Send til deg selv eller en kjær.
Melde deg påDenne legediskusjonsveiledningen er sendt til {{form.email}}.
Det var en feil. Vær så snill, prøv på nytt.



















.jpg)